SGLT2阻害薬|糖尿病治療薬
SGLT2阻害薬の特徴まとめ
①腎臓における「ブドウ糖の再吸収」を阻害し、尿糖の排泄を促進する。(つまり、尿と一緒にブドウ糖を体外へ押し出す)
②血糖が低下する効果だけでなく、体重減少の効果が期待できる。
③肥満の方に使用しやすい薬剤である。やせ型の方、飲水の不十分な方には使用しない。
④腎機能が正常な方に使用する薬剤である。腎機能の不良な方には、効果が期待できない。
⑤利尿作用があるので、脱水に注意が必要である。
⑥ブドウ糖が尿中に排泄されるため、尿路感染症・性器感染症に注意が必要である。
⑦後期高齢者や老年症候群には慎重に使用する。
⑧SGLT2阻害薬には心血管病抑制効果・心不全抑制効果・腎機能保護効果が期待できる。(大規模臨床試験の結果より)
SGLT2阻害薬の作用機序
血管内を流れるブドウ糖は、腎臓の糸球体で一度こしとられます。その後、近位尿細管のSGLT2(sodium glucose co-transporter 2)によって体内へ戻されています(再吸収)。SGLT2阻害薬は、この「ブドウ糖の再吸収」をブロックする薬剤です。ブドウ糖を尿中に排泄させるようにし、血糖低下作用を発揮します。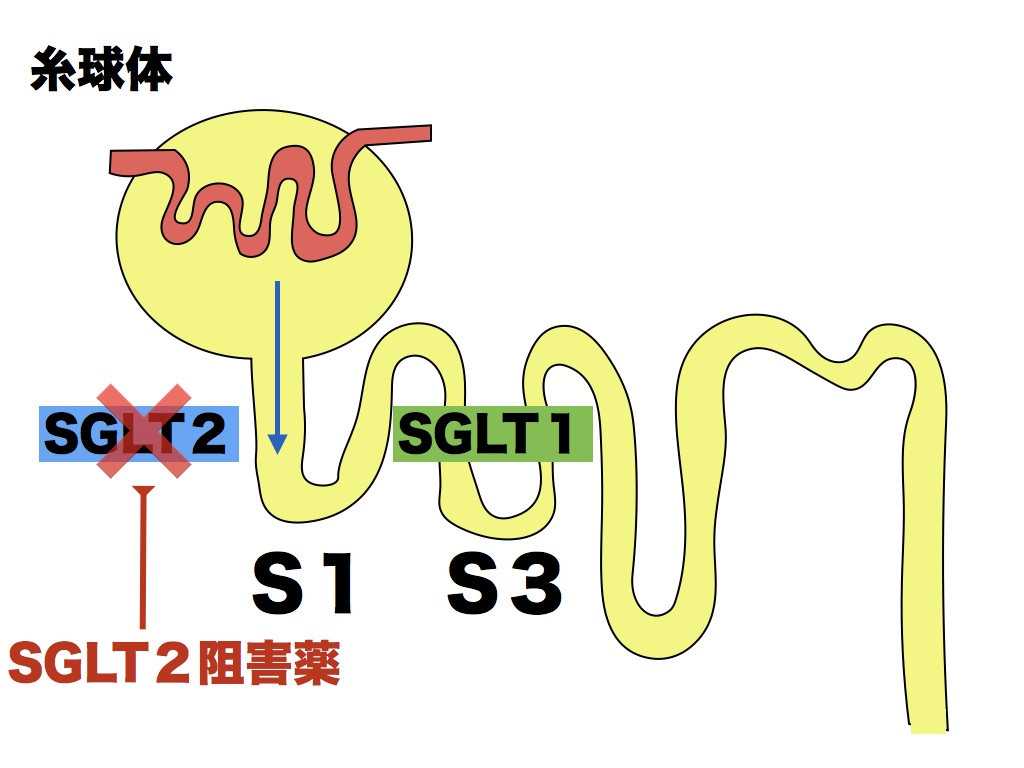
SGLT2阻害薬は、健常者が服用しても1日あたり50~60gのブドウ糖を尿中に排泄させます。糖尿病患者は血糖値が高いため、尿中に排泄されるブドウ糖はより多くなります。
また、糖尿病患者は、尿細管上皮のSGLT2が多く存在するため、ブドウ糖再吸収能が高まっています。これは糖尿病患者における高血糖の原因の1つでもあります。したがって、糖尿病患者は、SGLT2阻害薬を服用すると、健常者よりも多くのブドウ糖(1日あたり約100g:約400kcal)が排泄されます。
摂取した糖質の一部は、体内で利用されず尿中に排泄されるため、半年で約3kgの体重減少効果(カロリーロス効果)が期待できます。HbA1cは約1%低下するといわれます。
腎臓の近位尿細管には、2つのブドウ糖再吸収機構(SGLT)があります。1つはSGLT2であり、糸球体に近い近位尿細管(S1)に存在します。このSGLT2は、ブドウ糖をよく運ぶ(輸送能が大きい)のですが、親和性が低い(ブドウ糖とくっつきにくい)という特徴があります。
健常者では糸球体でこしとられた(ろ過された)ブドウ糖の90%をこの部分で回収(再吸収)しています。残りの10%は、近位尿細管(S3)にあるSGLT1で回収されます。SGLT1は、ブドウ糖に親和性が高いという特徴があります。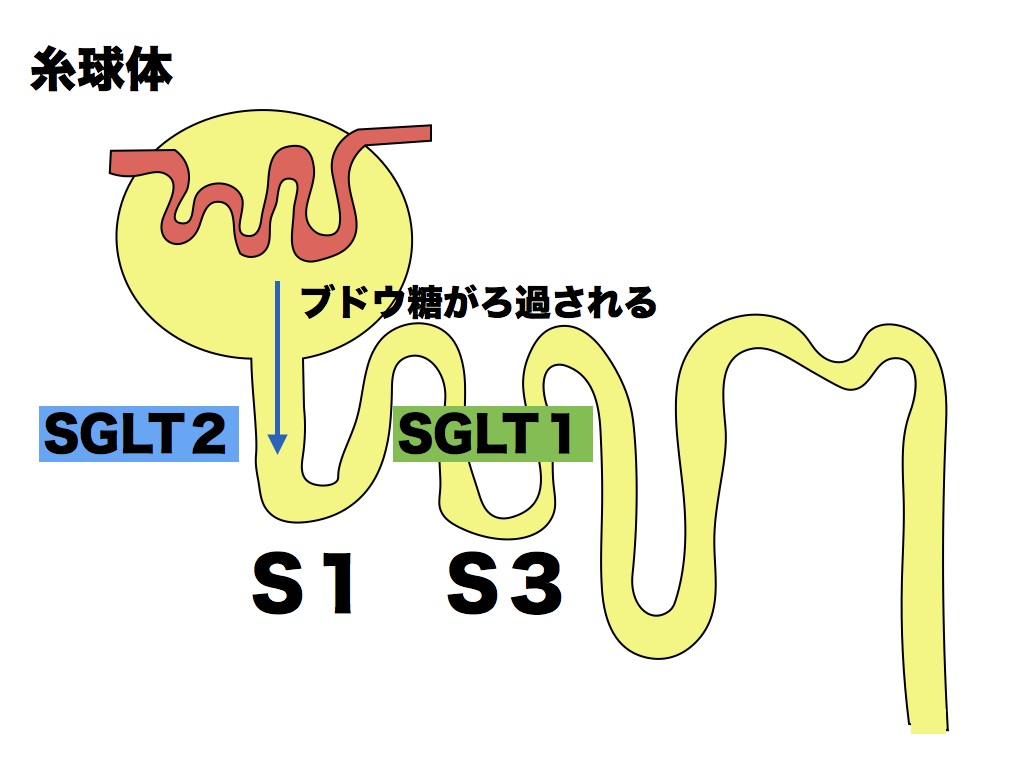
SGLT2阻害薬は、SGLT2を選択的に阻害します。つまり、SGLT1の活性はほとんどブロックせず、SGLT2だけを機能させないようにする薬剤です。この理由は、SGLT1が腎臓以外にも小腸などに存在しているからです。SGLT1を阻害すると、小腸でのブドウ糖やガラクトースの吸収が阻害され、ひどい下痢(浸透圧性の下痢)が起こる危険性があります。
また、SGLT1は、心筋や骨格筋にも存在しています。これらをブロックした時にどんな危険があるのか、現時点(2017年7月)では不明です。(「SGLT1を部分的に阻害することは、有効かもしれない」という意見はあります。)
SGLT2阻害薬で期待される効果
内臓脂肪減少効果
糖尿病患者では、SGLT2阻害薬を服用すると、健常者よりも多くのブドウ糖(1日あたり約100g:約400kcal)が排泄されます。糖質がエネルギー源として利用できなくなると、その代替エネルギーはまず内臓脂肪から消費されます。
つまり、体重減少効果だけでなく、メタボ改善効果が期待できます。そして、副次的に血圧が下がり、脂質が改善(中性脂肪減少、HDLコレステロール上昇)し、尿酸が低下することもあります。一方、脂肪が分解されるため、体内のケトン体が増加することがあります。
このため、インスリン作用が不十分な方では、ケトアシドーシスに注意する必要があります。また、痩せ型の方は、筋肉のアミノ酸が「糖新生のための代替エネルギー」として使用されるため、筋肉量の減少(サルコイドーシスの悪化)に注意が必要です。
インスリンを必要としない血糖改善効果
SGLT2阻害薬は、血液中のブドウ糖を尿中に排泄する作用です。血糖が改善すると、糖毒性(高血糖による異常)を改善し膵臓のβ細胞の保護が期待できます。
また、内臓脂肪が減少するとインスリン抵抗性が改善されます。この結果として、血液中のインスリンを下げながら血糖を改善します。このように、SGLT2阻害薬はインスリンの分泌を増やさないため、単独の使用では低血糖を起こさないと考えられます。
血糖が高いほど効果を発揮するが、腎臓が悪いと効果が発揮されない
糖尿病のように血糖が高くなると、尿中にろ過されるブドウ糖が増加します。この状態でSGLT2阻害薬を服用すると、より多くのブドウ糖が尿中に排泄されます。
このため、血糖コントロールの悪い方ほど、血糖の改善効果がより強くあらわれます。(HbA1cの平均改善は1%程度です。)空腹時のように血糖が低い状態では、30mg/dLほど血糖が改善されます。食後のように血糖が高い状態では、50~70mg/dLとより血糖が改善されます。
また、どれくらいブドウ糖が尿中に排泄されるかは、腎機能(糸球体ろ過量)に依存します。つまり、腎機能が悪くなると、SGLT2阻害薬は効果を発揮できません。腎機能がeGFRで60mL/分未満になると、効果はおよそ半分になります。45mL/分未満になると、HbA1cの低下効果が認められなくなります。
心血管病の抑制・心不全の抑制・腎機能の保護効果(臨床研究データ)
2015年9月に発表されたエンパグリフロジン(商品名:ジャディアンス)は、大規模臨床試験:EMPA-REG OUTCOMEを行いました。この結果は、心血管病を抑制するというものであり、SGLT2阻害薬の使用法に大きな影響を与えました。
この大規模臨床試験は、何らかの心血管病の既往がある2型糖尿病7020例を対象に行われた「心血管病の2次予防試験」です。「エンパグリフロジン10mgを服用」、「エンパグリフロジン25mgを服用」、「プラセボ(何の効果もない偽薬)を服用」する、3群に分けて平均3.1年の観察が行われました。
その結果、エンパグリフロジン群(10mgと25mgの合わせた群)はプラセボ群に比べて、複合心血管イベント(心血管死、非致死的心筋梗塞、非致死的脳卒中)のリスクが14%有意に減少しました。非致死的心筋梗塞または非致死的脳卒中のリスクに関して有意な変化はみられませんでしたが、心血管死については38%の減少がみられました。これらに加え、総死亡のリスクは32%、心不全による入院リスクは35%低下しました。
複合心血管イベントの改善も心不全の抑制も、短期間(試験開始後6カ月)で、すでにプラゼボ群との差を認めていました。単純に血糖が改善するだけでは、このような短期間で差が生じる(イベントが抑制される)ことはありません。これらの効果については、まだまだ研究の途中ですが、SGLT2阻害薬の利尿効果が関与しているのではないかと議論されています。
さらに、2016年6月には、腎機能の保護効果に関する研究結果(EMPA-REG OUTCOMEの腎アウトカム解析結果)が発表されました。研究の内容は、腎複合イベント(顕性アルブミン尿への進展、血清クレアチニン値の倍増、腎代替療法(透析など)の開始、腎疾患による脂肪)についてです。結果として、プラセボ群に比べてエンパグリフロジン群では、有意に39%の抑制が認められました。
エンパグリフロジンの「糖尿病腎症の進行抑制効果」についても、その理由が様々に検討されいます。現時点(2017年7月)では、尿細管糸球体フィードバック(TGF)機構の改善(※)が考えられています。
※尿細管糸球体フィードバック(TGF)機構の改善とは
糖尿病では尿中に排泄されるブドウ糖の量が多いため、近位尿細管でブドウ糖と一緒にNaが再吸収(SGLT2とSGLT1が関与)されます。このため、緻密班(macula densa)に到達するNaが減少し、尿細管糸球体フィードバック(TGF)機構を障害し、輸入細動脈の拡張・糸球体高血圧をきたしてます。
SGLT2阻害薬を投与すると、近位尿細管でブドウ糖とともにNaも再吸収されなくなるため、緻密班に到達するNaが増加します。このため、尿細管糸球体フィードバック(TGF)機構の異常が修正され、糸球体高血圧が改善する可能性が考えられています。
カナグリフロジン(商品名:カナグル)は、心血管疾患の既往歴などを持つ2型糖尿病患者1万人超を対象に、CANVAS試験を実施しました。主要評価項目である脳・心血管死、非致死性心筋梗塞、非致死性脳卒中の3つの複合指標で、プラセボに対して、発現リスクを有意に14%減少させました。これは、エンパグリフロジンの「心血管イベントの抑制効果」が、どのSGLT2阻害剤でも共通の作用である可能性を示唆しました。(2017年6月)
また、CANVAS試験では、カナグリフロジンの投与によって下肢切断リスクが増加する危険性が示されました。末梢神経障害などの危険因子のある方は、慎重に使用する必要があります。
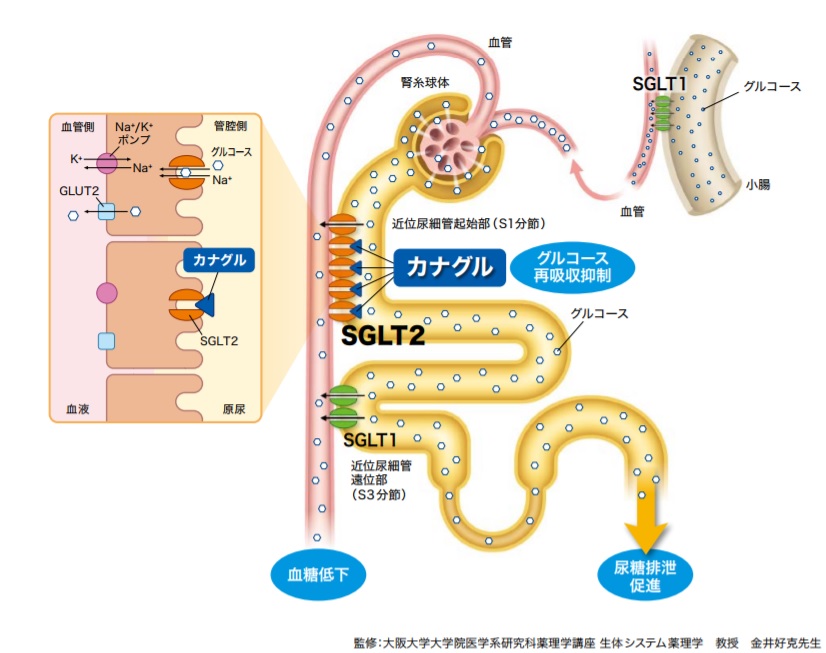
出典:カナグル適正使用ガイド(カナグルの作用)
SGLT2阻害薬の使用上の注意
SGLT2阻害薬を服用すると、尿中にブドウ糖が排泄されるため、それに伴い「尿の量や回数が増加」します。(浸透圧利尿)
この際、摂取する水分量が不十分だと、脱水症状(動悸や起立性低血圧など)が起こることがあります。利尿効果は、内服開始後2週間以内に強くあらわれるので、開始直後は特に注意が必要です。
脱水症状は、脳梗塞や熱中症の発症を増加させる危険性があります。SGLT2阻害薬を服用することで、尿の量は約500mL増加するといわれます。つまり、普段よりも1日500mL(ペットボトル1本程度)多めに水分をとることが大切です。
また、尿中のブドウ糖により、尿路感染症・性器感染症の危険が増加します。予防としては、陰部を清潔に保つことが大切です。
中には、SGLT2阻害薬を痩せられる薬だと過度に期待し、食事療法や運動療法がおろそかになる方がいます。また、SGLT2阻害薬内服中は甘いものに対する嗜好が強くなったり、食欲が増える方がいらっしゃいます。SGLT2阻害薬を服用しているからといって、食事療法や運動療法が乱れては効果が半減してしまいます。
あくまでも食事療法や運動療法が、糖尿病の基本療法であることは変わりません。体重が減り、血糖が改善したとしても油断してはいけません。また、内臓脂肪を滅らしても、筋肉量が減ってしまっては困ります。適度の運動療法を維持して筋肉量を減らさないようにしましょう。
SGLT2阻害薬の適正使用に関するRecommendation 2016年5月(一部抜粋)
1.インスリンやSU薬等インスリン分泌促進薬と併用する場合には、低血糖に十分留意して、それらの用量を減じる(方法については下記参照)。患者にも低血糖に関する教育を十分行うこと。
2.75歳以上の高齢者あるいは65歳から74歳で老年症候群(サルコペニア、認知機能低下、ADL低下など)のある場合には慎重に投与する。
3.脱水防止について患者への説明も含めて十分に対策を講じること。利尿薬の併用の場合には特に脱水に注意する。
4.発熱・下痢・嘔吐などがあるときないしは食思不振で食事が十分摂れないような場合(シックデイ)には必ず休薬する。
5.全身倦怠・悪心嘔吐・体重減少などを伴う場合には、血糖値が正常に近くてもケトアシドーシスの可能性があるので、血中ケトン体を確認すること。
6.本剤投与後、薬疹を疑わせる紅斑などの皮膚症状が認められた場合には速やかに投与を中止し、皮膚科にコンサルテーションすること。また、必ず副作用報告を行うこと。
7.尿路感染・性器感染については、適宜問診・検査を行って、発見に努めること。問診では質問紙の活用も推奨される。発見時には、泌尿器科、婦人科にコンサルテーションすること。
SU薬と併用する際の減量
・グリメピリド2mg/日を超えて使用している患者は2mg/日以下に減じる
・グリベンクラミド1.25mg/日を超えて使用している患者は1.25mg/日以下に減じる
・グリクラジド40mg/日を超えて使用している患者は40mg/日以下に減じる
関連ページ
糖尿病関連の動画
