薬が飲めない理由とその対策(服薬管理)
在宅医療において、薬の飲み方(服薬状況)を改善してほしいという意見が非常に多いです。薬が飲めない原因は様々で、ひとりひとりの生活習慣や生活環境に合った対応が必要です。
【薬が飲めない理由と対応策】
| 薬が飲めない理由 | 薬剤師の対応策 |
|---|---|
| ①薬の整理がつかなくなったため | 残った薬を調節したり、一包化(薬の袋詰め)、日付の記載、カレンダーへ薬のセットを行う。 |
| ②何の薬か理解していないため | 何の薬かはっきり理解し、納得して薬を飲むことが非常に重要である。薬の効果を理解できるまで丁寧に説明する。薬物治療のゴールを、薬剤師と患者さんの間で共有するとより良い。 |
| ③薬の副作用が怖いため | 薬の副作用は、よく起こるものもあるが、滅多に起こらないものもある。副作用の恐怖心をとりつつ対応策を話し合う。 |
| ④特に体調が悪くないため(自己調整) | 基本的な、病気の知識や薬の知識を説明し、薬を飲むことの意義を理解してもらう。 |
| ⑤錠剤、カプセル、または粉薬が飲みこめないため | 飲めそうな薬への剤形変更を医師に提案する。また、嚥下(えんげ)ゼリー、オブラート、簡易懸濁を提案する。 |
出典:日本薬剤師会 在宅服薬支援マニュアル(一部改変)
①薬の整理がつかなくなったため
薬が飲めずにたくさん残っている(残薬が多い)こと、飲むべき薬(併用薬)の数が多いことが、原因で整理がつかず薬をのめない場合が多いようです。
残薬が多い場合は、主に以下の4点に注意し整理を行います。
- 同じ効能の薬が重複していないか
- 薬同士の相互作用は問題ないか
- 一包化(薬の袋詰め)した場合、吸湿性(湿気の影響)は問題ないか
- 日光などの光、温度、湿気を避ける保管の問題はないか
併用薬が多い場合は、患者さんの能力に応じて対策を行います。
薬を一包化したり、ピルケースや服薬カレンダーを使用するなどの方法があります。対策を考える際に、過剰に支援を行ってしまうと、患者さんの管理能力を落とす場合もあるため注意が必要だといわれます。
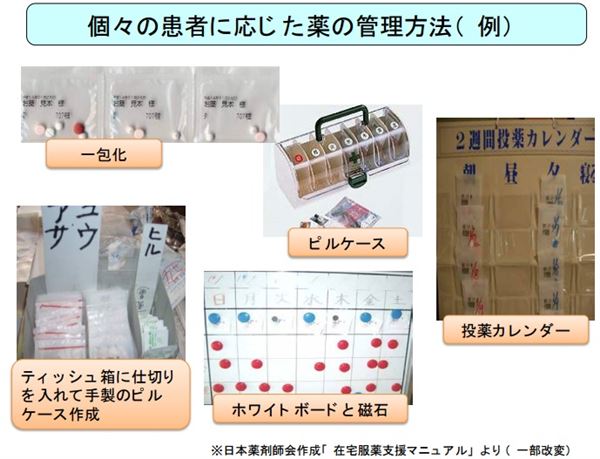
出典:規制改革会議 公開ディスカッション 「医薬分業における規制の見直しについて」
②何の薬か理解していないため
必要があって出されている薬なのに、患者さんが飲まない場合は、コンプライアンスよりもアドヒアランスの向上を意識することが必要です。
従来からあるコンプライアンスの概念は、「医療者の指示に患者がどの程度従うか」というものです。「ノンコンプライアンス」、つまり患者が医療者の指示に従わないことは、問題であるとされていました。
しかし、近年では、医療者と患者の主従関係ではなく、患者自身の治療への積極的な参加が治療成功の鍵であるという「アドヒアランス」という概念が生まれました。つまり、このサイトの目的でもある「説得して薬を飲むのではなく、納得して薬を飲んでもらう」ことが非常に大切です。
服薬のアドヒアランスを良好に維持するために必要なことがあります。それは、「その治療法は患者にとって実行可能か」、「服薬を妨げる因子があるとすればそれは何か」、「それを解決するためには何が必要か」などを医療者が患者とともに考え、相談決定していくことです。
薬剤師は、アドヒアランスの向上を目指し、薬効や服薬の意義を、患者さんが理解できるまで説明・支援します。「理解して納得して薬を飲むこと」が治療成功の鍵となります。
③薬の副作用が怖いため
薬の副作用が怖いため、飲まない場合には、副作用への恐怖心を軽減するために、患者さんと話し合い、納得して服薬できるようにすることが重要です。
④特に体調が悪くないため(自己調整)
特に体調が悪くないため飲まない、という自己調整の場合には、アドヒアランスの向上を目指し、基本的な病識や薬識を再度説明し、服薬の意義を理解してもらうことが大切です。
⑤錠剤、カプセル、または粉薬が飲みこめないため
まずは、患者さんごとに、どれくらい薬が飲み込めるのか(嚥下能力)の確認を行います。嚥下能力が低下しているのであれば、口中崩壊錠、ゼリー製剤を検討したり、身体能力が衰え服薬介助が必要なのであれば、錠剤の粉末化、簡易懸方濁法の導入を検討します。
しかし、嚥下能力が低下していない場合、錠剤からカプセルへ、粉薬から錠剤へ等、薬のかたち(剤形)の変更を医師に提案することもあります。(薬によっては変更できないものもあります)

