心不全に関連する病気
心臓の機能を理解するためには、心臓の収縮機能と拡張機能の双方を考えなければなりません。収縮機能は、左心室から身体の各部位へ血液を送り出す機能です。(左室)拡張機能は、全身へ送り出した血液量に相当する血液を、左心房から左心室に受け入れる機能です。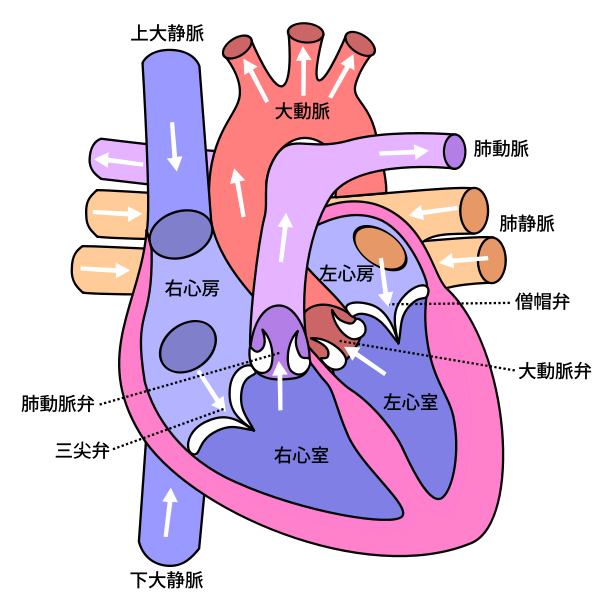
「心不全の症状があるが、明らかな収縮異常が見当たらない症例」が、心不全の20~60%を占めるといわれます。この症例は主に「拡張機能の異常」と考えられています。しかし、収縮障害と拡張障害が単独で存在することはまれであり、このような症例を「収縮機能が保たれた心不全」と呼びます。
生活習慣病などの様々な病気が原因で、心不全などの心疾患が起こると考えられています。心不全へつながる疾患として、次のような報告があります。
高血圧性心疾患:20~30%
虚血性心疾患:25~35%
弁膜症:20~30%
拡張型心筋症:15~30%
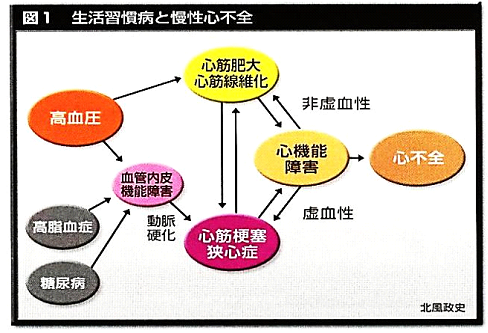
出典:心不全と付き合うコツ Nikkei Medical 2003.12
心臓の収縮不全
心臓の障害が起こると、心筋細胞が収縮しづらくなり(収縮単位が減少し)、心臓の動きに異常が生じます。虚血性心疾患や心肥大に伴う心筋虚血では、酸素の供給障害、ミトコンドリアの異常によるエネルギー不足が加わり障害心筋の壊死やアポトーシス(細胞の自殺)がおこります。
そして、心筋細胞が減少し、心筋の線維化が進み不整脈が発生します。この際、筋小胞体Ca貯蔵の減少や、(心筋の)収縮時にCa放出の低下などが起こっており、収縮の異常が発生します。
収縮不全の方では、心筋細胞が伸びたり、消失するといった特徴があります。そして、心筋にはリモデリングが起こっています。この収縮機能障害によって心拍出量が減ると、交感神経・RAA系の活性化が起こり、心臓は収縮力の増大を行おうとします。しかし、これらが心肥大や線維化を起こし、さらなる収縮不全(悪循環)を起こします。
心臓の拡張不全
左心室の拡張不全は、心筋虚血や心室肥大などによって、左室の弛緩が障害された状態です。この際、筋小胞体へのCaイオンの取り込みの異常、エネルギー異常が生じています。筋小胞体に取り込むCaポンプの活性低下や、Na-Ca交換系によるCaイオン流入が起こり、細胞内Ca濃度の減少が遅れ、拡張の異常が生じます。
また、心筋の線維化や心肥大により、左室の拡張機能が障害されると、左心房から左心室への血液の流入障害が起こります。左心室に十分な血液が送られず、心拍出量が低下し全身へ十分な血液を送ることができない状態になります。
心室の拡張不全
心室が拡がらなくなり(拡張不全で)十分に機能しないと、心拍出量の維持が困難になります。僧房弁狭窄(肺からの血液が左心室に入りにくい状態)や、著しい頻拍(静止期が短く血液が心臓に入れない状態)、心嚢(心膜)の疾患によって、心室の拡張不全が起こります。
収縮不全と拡張不全の関係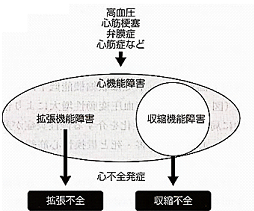
出典:日本内科学雑誌
一般的な拡張不全では、左心室の収縮性は正常だと考えられます。しかし、心筋レベルでみると、収縮機能の低下している場合が多く存在します。収縮不全でも拡張機能が障害されている場合が多く、収縮不全と拡張不全は独立したものではありません。
心機能障害が起こると、拡張機能障害が起こります。その中に収縮機能障害を合併した患者さんがいます。収縮機能障害が顕著なものが収縮不全、拡張機能障害が重いものが拡張不全と考えます。

