心房細動の原因
心房細動は、肺静脈や上大静脈という「心房につながっている血管」に原因があるといわれます。その割合は、約90%が肺静脈、数%が上大静脈だと考えられています。肺静脈や上大静脈は心臓と肺の間にある血管です。
つまり、どこまでが心臓で、どこからが肺なのかはっきりと区別することはできません。心臓と肺の間には「心臓の細胞と肺の細胞」が混ざりあっています。その部位で異常な興奮(電気刺激)が起こった場合、不整脈が引き起こされます。
肺の血管内に入り込んでいる心臓(心房)の細胞は、心房の細胞とは異なる特徴をもちます。例えば、膜電位が浅く興奮しやすい状態、つまり心房に期外収縮が起こりやすい状態です。また、ギャップジャンクションがまばらな領域があり、異常な方向に電気刺激が伝わりやすい状態です。
この状態において、睡眠不足、ストレス、アルコールの飲みすぎ、交感神経の興奮などが加わると、異常な電気刺激(不整脈)が起こる危険があります。
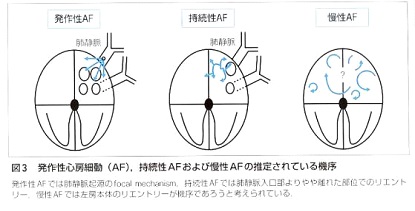
出典:不整脈プロフェショナル
心房細胞の起こる起源をあらわしています。
心房細動への対応
リズムコントロール(洞調律):正常な心臓の動きに戻すこと
心房細動が発症しても約半数は、自然に洞調律に戻るといわれています。治療として(48時間以内に)徐細動を行う場合があります。これは、血栓形成の危険性を少なくするためです。
レートコントロール:心室の心拍数が上がらないようにする処置
心房の異常興奮は無視します。心房の異常波(細かい震え)の影響を房室結節が受けないように感度を抑制します。治療薬として、β-遮断薬、ベラパミル、ジルチアゼム、ジギタリスなどが使われます。
この両者のコントロール治療での効果ですが、予後に差はないと報告されています。
また、心房細動はカテ-テルアブレーションで約70%以上は再発が抑えられ、薬で抑制されるのは20%程度との報告もあります。しかし、その報告内容は様々です。また、1年以上の薬物療法は、経過とともに薬に対する反応が悪くなる可能性があり、治療が難しくなります。
よって、薬での治療は徐々に少なくなってきています。心房細動は、患者さんの症状や基礎疾患を考えつつ、心機能の低下させないように注意が必要です。
続いて、心房細動の危険と予防

